内科・消化器・肝臓・糖尿病・代謝内科・かぜ・ワクチン・インフルエンザワクチン接種・胃食道逆流症・便秘症・機能性消化管疾患・慢性肝炎
内科・消化器・肝臓・糖尿病・代謝内科・かぜ・ワクチン・インフルエンザワクチン接種・胃食道逆流症・便秘症・機能性消化管疾患・慢性肝炎
〒635-0833 奈良県北葛城郡広陵町馬見南1-6-20

当院での脂質異常症の治療方針

1:あなたの脂質異常症の状態をまず把握しましょう
脂質異常症の治療目的は、
一言で表すと脳卒中や心筋梗塞などの動脈疾患を予防することです。
治療方針を決める前に、
患者さんが今どれくらい脳卒中や心筋梗塞発症のリスクを有しているかどうか、
無料の予測ツール(吹田スコア)が開発されていますので、
是非この機会にお試しください。
予測ツールをお試しになられたらお分かりになるように、
脳卒中や心筋梗塞の発症に関しては、
脂質異常症だけではなく、糖尿病や高血圧も複雑に関与しています。
これらの全てがメタボリックシンドロームと密接に関連していますので、
根本としては減量を中心とした生活習慣是正が
何よりも大切になってくることが分かります。
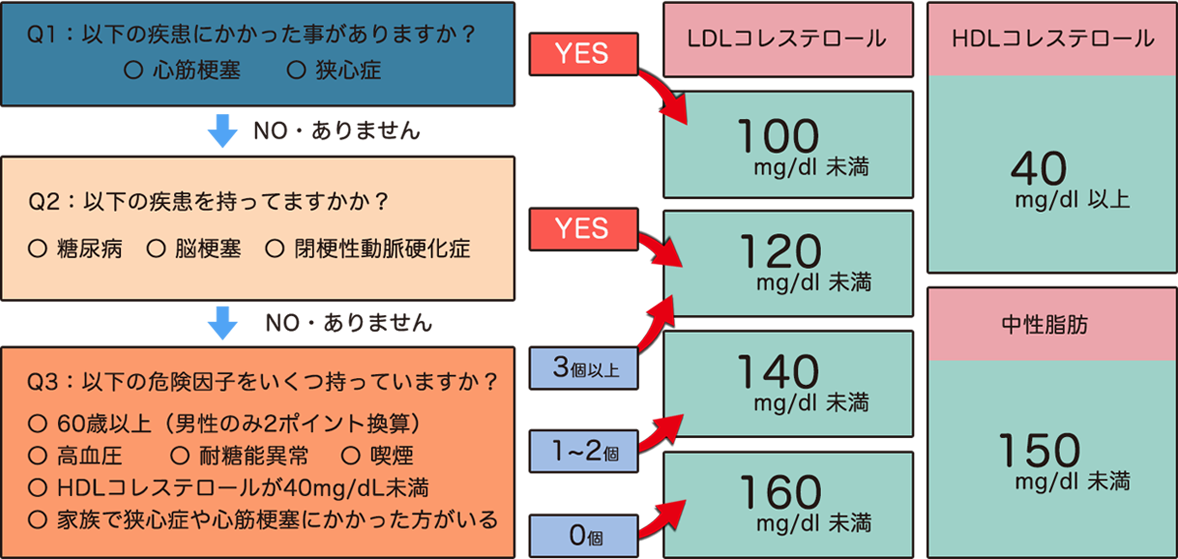
脂質異常症の治療対象としては、
主にLDLコレステロール(悪玉コレステロール)と
中性脂肪(トリグリセリド、TG)の2つになります。
以前は全ての患者さんで画一的な治療目標を立てておりましたが、
最新のガイドラインでは性別や年齢、
他のメタボリックシンドロームの有無によって治療目標が変化するようになりました。
詳しくは下の図を参照ください。
一言で表すと脳卒中や心筋梗塞などの動脈疾患を予防することです。
治療方針を決める前に、
患者さんが今どれくらい脳卒中や心筋梗塞発症のリスクを有しているかどうか、
無料の予測ツール(吹田スコア)が開発されていますので、
是非この機会にお試しください。
予測ツールをお試しになられたらお分かりになるように、
脳卒中や心筋梗塞の発症に関しては、
脂質異常症だけではなく、糖尿病や高血圧も複雑に関与しています。
これらの全てがメタボリックシンドロームと密接に関連していますので、
根本としては減量を中心とした生活習慣是正が
何よりも大切になってくることが分かります。
脂質異常症の治療対象としては、
主にLDLコレステロール(悪玉コレステロール)と
中性脂肪(トリグリセリド、TG)の2つになります。
以前は全ての患者さんで画一的な治療目標を立てておりましたが、
最新のガイドラインでは性別や年齢、
他のメタボリックシンドロームの有無によって治療目標が変化するようになりました。
詳しくは下の図を参照ください。
持病やリスクに応じた脂質管理目標


2:当院での治療方針
当院の治療方針は、
原則として上記ガイドラインの治療目標に沿っております。
個人的には、脂質異常症を引き起こす要因として、
脂質異常症の程度=素質(遺伝的素因)×内臓脂肪蓄積(メタボリックシンドローム)
の法則が当てはまると考えています。
今までの診療経験上、
脂質異常症の患者さんは次の2つのパターンに分かれると思います。
1: 20歳の頃と比べると明らかに体重が増えており、
それと並行してLDLコレステロールや中性脂肪の数値が悪くなった。
2: 若い頃(20-30代)から、
スリムなのに脂質系(特にコレステロール)が高いと言われてきた。
1に当てはまる患者さんは、メタボリックシンドロームが主な原因である事が予測できます。
これらの患者さんに対しては、減量によって脂質系の数値が減ることが大いに期待できます。
ガイドラインでも、まずは体重の3%分減量することが推奨されています。
当院でも、まずは体重の3%分以上減量することに挑戦していただきます。
(減量に関しては、減量のコラムを参照ください)
減量が達成できない、
もしくは減量しても治療目標に届かない場合は、薬物療法を行います。
一方、2に当てはまる患者さんでは、
メタボリックシンドロームの影響はあまり考えられないわけであり、
この場合、遺伝的な素因が疑われます。
実際、日本人の約100人に1人以上が、
家族性複合型高脂血症や家族性高コレステロール血症という遺伝性の
病気をお持ちであることが分かっています。
この場合、メタボリックシンドロームに当てはまらない患者さんも多くおられるため、
原則的に食事・運動療法に並行して薬物治療をスタートします。
これとは別に、以前に狭心症や心筋梗塞を起こしたことのある患者さんに関しては、
原則治療目標ラインが厳しくなっております(上記の図を参照ください)。
心臓でかかっておられる病院で既に処方がされているとは思いますが、
当院でもガイドラインに沿った治療を行わせていただきますので、お気軽にお声がけください。
薬物療法として、LDLコレステロールに対しては原則スタチンという種類の薬を用います。
非常に効果が良く、ほとんどの方で長期間安心してお飲みいただける薬ですが、
数%の患者さんで投与開始後比較的早くに(多くが1ヶ月以内)
一時的な肝・腎障害や筋肉障害を起こす場合があるので、
当院では原則、服用開始1ヶ月後に血液検査を行いますが、
もし服用を開始して数日〜数週間経過して体がだるい、尿の色が不自然に濃くなった、
大して体を動かしていないのに筋肉痛がきついなどの症状が出現してくるようであれば、
遠慮なくご相談ください。
スタチンだけでは効果が薄い場合やスタチンがお体に合わない場合、
コレステロールの吸収を抑える薬を処方する場合もあります。
中性脂肪に対しては、フィブラート系薬剤という種類の薬を用いる事が多いです。
こちらの薬も一時的な肝・腎障害や筋肉障害のリスクがありますので、
原則服用1ヶ月後に血液検査を行なっております。
また、血液検査を行うまでの間に何らかの自覚症状が出た場合はご相談ください。
なお、スタチンとフィブラート系薬剤の両方を併用した場合、
筋肉や肝臓への副作用の可能性が高まるため、原則両薬剤は併用できません。
従って、LDLコレステロールと中性脂肪の両方が高い患者さんの場合、
片方だけが高い患者さんと比べてより厳格な減量が必要となるケースが多いです。
原則として上記ガイドラインの治療目標に沿っております。
個人的には、脂質異常症を引き起こす要因として、
脂質異常症の程度=素質(遺伝的素因)×内臓脂肪蓄積(メタボリックシンドローム)
の法則が当てはまると考えています。
今までの診療経験上、
脂質異常症の患者さんは次の2つのパターンに分かれると思います。
1: 20歳の頃と比べると明らかに体重が増えており、
それと並行してLDLコレステロールや中性脂肪の数値が悪くなった。
2: 若い頃(20-30代)から、
スリムなのに脂質系(特にコレステロール)が高いと言われてきた。
1に当てはまる患者さんは、メタボリックシンドロームが主な原因である事が予測できます。
これらの患者さんに対しては、減量によって脂質系の数値が減ることが大いに期待できます。
ガイドラインでも、まずは体重の3%分減量することが推奨されています。
当院でも、まずは体重の3%分以上減量することに挑戦していただきます。
(減量に関しては、減量のコラムを参照ください)
減量が達成できない、
もしくは減量しても治療目標に届かない場合は、薬物療法を行います。
一方、2に当てはまる患者さんでは、
メタボリックシンドロームの影響はあまり考えられないわけであり、
この場合、遺伝的な素因が疑われます。
実際、日本人の約100人に1人以上が、
家族性複合型高脂血症や家族性高コレステロール血症という遺伝性の
病気をお持ちであることが分かっています。
この場合、メタボリックシンドロームに当てはまらない患者さんも多くおられるため、
原則的に食事・運動療法に並行して薬物治療をスタートします。
これとは別に、以前に狭心症や心筋梗塞を起こしたことのある患者さんに関しては、
原則治療目標ラインが厳しくなっております(上記の図を参照ください)。
心臓でかかっておられる病院で既に処方がされているとは思いますが、
当院でもガイドラインに沿った治療を行わせていただきますので、お気軽にお声がけください。
薬物療法として、LDLコレステロールに対しては原則スタチンという種類の薬を用います。
非常に効果が良く、ほとんどの方で長期間安心してお飲みいただける薬ですが、
数%の患者さんで投与開始後比較的早くに(多くが1ヶ月以内)
一時的な肝・腎障害や筋肉障害を起こす場合があるので、
当院では原則、服用開始1ヶ月後に血液検査を行いますが、
もし服用を開始して数日〜数週間経過して体がだるい、尿の色が不自然に濃くなった、
大して体を動かしていないのに筋肉痛がきついなどの症状が出現してくるようであれば、
遠慮なくご相談ください。
スタチンだけでは効果が薄い場合やスタチンがお体に合わない場合、
コレステロールの吸収を抑える薬を処方する場合もあります。
中性脂肪に対しては、フィブラート系薬剤という種類の薬を用いる事が多いです。
こちらの薬も一時的な肝・腎障害や筋肉障害のリスクがありますので、
原則服用1ヶ月後に血液検査を行なっております。
また、血液検査を行うまでの間に何らかの自覚症状が出た場合はご相談ください。
なお、スタチンとフィブラート系薬剤の両方を併用した場合、
筋肉や肝臓への副作用の可能性が高まるため、原則両薬剤は併用できません。
従って、LDLコレステロールと中性脂肪の両方が高い患者さんの場合、
片方だけが高い患者さんと比べてより厳格な減量が必要となるケースが多いです。
 HOME
HOME
